Le traitement hormonal lié à l’âge le plus connu est certainement celui de la ménopause chez la femme (THS) mais toute chute d’hormone sévère, en vieillissant, peut être compensée par un traitement substitutif ou d’appoint. En anti-âge, cette pratique est assez courante. Que faut-il en penser ?
- Le traitement hormonal substitutif de la ménopause
- Y a t-il un Traitement Hormonal Substitutif de l'andropause?
- La substitution hormonale des autres glandes
- Les hormones thyroïdiennes en anti-âge
- Les hormones surrénaliennes en anti-âge
- La mélatonine en anti-âge
- Les alternatives à la substitution hormonale
La plupart des glandes endocrines voient leur production diminuer avec l’âge, parfois dès la trentaine. Il est classique en médecine anti-âge de remonter ces niveaux trop bas pour soulager les troubles qui les accompagnent, notamment pour :
- les hormones sexuelles : œstrogènes, progestérone, testostérone,
- les autres hormones stéroïdes : cortisol, DHEA, pregnénolone,
- les hormones thyroïdiennes.
Pour cela, il y a 3 possibilités en gros :
- stimuler naturellement leur production par nos glandes,
- augmenter la sensibilité de notre corps aux différentes hormones,
- relever les taux d’hormones manquantes par un apport extérieur.
Certains médecins utilisent largement la prescription d’hormones chez leurs patients qui veulent réduire les effets de l’âge, alors que d’autres les évitent absolument. Entre les deux, nous pensons, comme d’autres, que les hormones peuvent s’utiliser dans ce cadre, sous certaines conditions :
- absence d’effet secondaire sérieux,
- pas de résultat probant avec les autres méthodes,
- hormones bio-identiques uniquement (les mêmes que notre corps fabrique),
- pour certaines hormones le patient doit avoir compris qu’il s’agit de traitement au long cours, voire parfois difficilement arrêtable.
Voici donc, en essayant de faire simple, les différents traitements hormonaux utilisables en médecine anti-âge.
Le traitement hormonal substitutif de la ménopause
Oestrogènes et progestérone
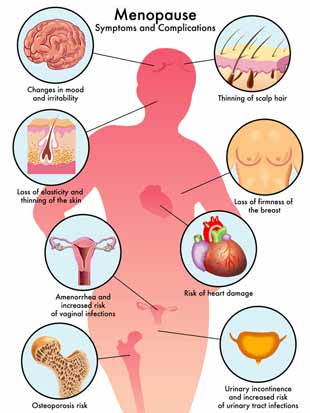
Signée par l’arrêt des cycles menstruels chez la femme vers la cinquantaine, la ménopause est due à l’arrêt de production d’oestrogènes et de progestérone par les ovaires. C’est certainement la chute hormonale liée à l’âge la plus précoce et la plus brutale. Remonter ces niveaux effondrés est un choix. Il est clair que, passée la ménopause, cela ne se fera pas tout seul. D’un autre côté, certaines femmes n’en ressentent pas le besoin, ou encore se sentent bien avec des plantes sensibilisantes par exemple.
Les effets de la baisse d’hormones sexuelles féminines
Cette chute brutale d’hormones est souvent (mais pas toujours) accompagnée de troubles gênants, plus ou moins marqués selon les femmes:
– bouffées de chaleur,
– sécheresse des muqueuses, gêne aux rapports sexuels,
– perte de libido,
– douleurs musculaires,
– mauvaise humeur, dépression,
– relâchement de la peau et déshydratation cutanée,
– ostéoporose, perte de cheveux, etc…
Les avantages du remplacement des hormones déficientes
Les troubles liés à la ménopause sont en général très améliorés par les THS. Le traitement est simple, le plus souvent une prise par jour (capsules, gels cutanés, ou patches).
Les risques et effets indésirables du THS
Le risque majeur est de stimuler un cancer génital qui serait existant (sein, utérus, ovaires). Aussi un examen gynécologique préalable de dépistage est indispensable, tout comme un suivi médical, dans tous les cas.
Les effets indésirables les plus classiques sont les troubles de l’humeur, les prises de poids, les douleurs mammaires, les saignements génitaux…
Il faut noter que les études sur les rapports entre THS et cancer divergent. Il semble que les risques et effets secondaires existent surtout avec les hormones de synthèses ou encore avec des doses trop fortes pour la personne traitée. En revanche, il y aurait peu ou pas de risques avec les hormones bio-identiques, c’est à dire pareilles aux hormones qui circulent dans notre sang et que notre corps fabrique. Il faut utiliser les doses les plus faibles possibles, et elles varient selon chaque femme.
Ainsi le THS avait été abandonné par beaucoup de femmes il y a une trentaine d’années mais il revient au goût du jour avec les hormones bio-identiques (voir cet article plus complet sur le retour du THS naturel).
Notez qu’une étude parue dans JAMA en 2017 montre qu’un THS bien conduit, sous surveillance médicale, n’augmente pas le risque de cancer chez la femme.
Y a t-il un Traitement Hormonal Substitutif de l’andropause?
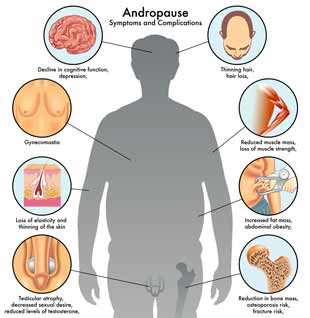 L’andropause existe-t’elle vraiment ?
L’andropause existe-t’elle vraiment ?
Longtemps ignorée car moins parlante que la ménopause, la chute des taux d’hormones mâles (androgènes) est acceptée aujourd’hui par le milieu médical. Elle serait naturelle, survenant généralement à partir de la cinquantaine, mais ne touche pas tous les hommes de façon égale.
La chute de testostérone est accompagnée des symptômes suivants :
– perte de libido et baisse des performances sexuelles,
– troubles de l’érection,
– mauvaise humeur, irritabilité, perte de confiance en soi,
– tendance dépressive, troubles de la mémoire,
– perte de la masse musculaire et augmentation de la masse grasse (surtout abdominale),
– prise de poitrine,
– sueurs nocturnes,
– fatigue et baisse de force musculaire,
– douleurs articulaires…
Que faire contre la baisse d’hormones sexuelles chez l’homme ?
La prise d’hormones peut compenser cette baisse et améliorer les troubles correspondants, souvent de façon flagrante. Il ne faut néanmoins pas en abuser. Là encore, il faut agir avec discernement et parcimonie.
Tout comme pour les hormones féminines, il existe des formes synthétiques d’hormones qui doivent plutôt être réservées aux traitements de certaines maladies, et des formes naturelles « bio-identiques« , notamment pour la testostérone sous forme de gels, bien actifs tout en ayant quasiment pas d’effets secondaires.
Il semblerait qu’à l’arrêt du traitement la sécrétion naturelle de testostérone puisse reprendre. Les avis sont partagés. Néanmoins, il n’y a pas de raison pour qu’elle soit améliorée. En effet, il existe un « rétro-contrôle » pour la testostérone (comme pour le cortisol ou les hormones thyroïdiennes) qui incite la glande à ne pas augmenter sa propre production lorsque le corps en reçoit, voire à se mettre au repos.
Il faut savoir qu’un Traitement Hormonal Substitutif est un engagement à long terme. Son arrêt signifiera généralement le retour à des taux hormonaux plus bas, et donc des troubles pouvant revenir.
A côté de cela, la DHEA, voire la pregnénolone sont d’autres stéroïdes bio-identiques, utilisés en anti-âge, et dont dérive la testostérone. Leur utilisation (voir ci-dessous) peut être justifiée contre les troubles liés à l’andropause, moins puissamment mais quasiment sans effets secondaires, et apparemment sans ce rétro-contrôle qui pourrait mettre la glande en pause.
Effets indésirables du traitement par testostérone
Ils dépendent surtout d’une dose administrée trop forte. Il peut s’agir d’irritabilité (ou d’agressivité), de perte de cheveux, de séborrhée (peau plus grasse), d’une augmentation du nombre de globules rouges…
En ce qui concerne les risques de développer un cancer par la prise de testostérone la question reste encore discutée, tout (et son contraire) a été dit. Les dernières études (comme ici) tendent à montrer qu’après 2 ans de traitement, il n’y a pas d’augmentation du volume de la prostate, ni d’altération cardio-vasculaire (le cholestérol et la tension artérielle auraient même tendance à diminuer). En revanche, des taux d’oestrogènes trop importants chez l’homme mûr sont assez courants, et ont une action malsaine sur la prostate (voir notre article).
La testostérone est censée stimuler l’évolution d’un cancer de la prostate hormono-dépendant et pré-existant. A contrôler donc avant tout traitement.
Voyez notre article sur la baisse de testostérone chez l’homme et son traitement hormonal substitutif.
La substitution hormonale des autres glandes
Des maladies endocriniennes spécifiques peuvent faire chuter la production de certaines de nos hormones. Des traitements pour les remplacer s’avèrent souvent indispensables si l’affection est sévère mais, hormis ces maladies, certaines productions hormonales peuvent diminuer rien qu’avec l’avancée en âge, et devenir très gênantes. Certains médecins utilisent alors très couramment des apports hormonaux comme :
- pour la thyroïde : hormones thyroïdiennes T3, T4
- pour l’hypophyse : hormone de croissance GH (interdite en France)
- pour les cortico-surrénales : DHEA et pregnénolone, cortisol
- pour l’épiphyse (glande pinéale) : mélatonine
- pour les médullo-surrénales : aldostérone, moins courante, etc…
Dans tous les cas, un bilan médical préalable et un dépistage des cancers préexistants est nécessaire. Les hormones sont des traitements puissants. GH, T3, T4 et cortisol (ou corticoïdes) ne se prennent pas à la légère mais seulement sous contrôle médical. De notre point de vue, elles ne se justifient qu’en l’absence de soins alternatifs efficaces (phytothérapie, nutriments, homéopathie, mode de vie…).
Les hormones thyroïdiennes en anti-âge
 Lorsque la glande thyroïde diminue sa production, on parle d’hypothyroïdie. Dans l’avancée en âge, elle n’est pas rare mais avant de prendre ces hormones pour compenser, il faut voir s’il est possible d’en traiter les causes.
Lorsque la glande thyroïde diminue sa production, on parle d’hypothyroïdie. Dans l’avancée en âge, elle n’est pas rare mais avant de prendre ces hormones pour compenser, il faut voir s’il est possible d’en traiter les causes.
La thyroïde joue un rôle crucial dans le maintien de la vitalité, de l’énergie et de la jeunesse. Elle produit des hormones telles que la thyroxine (T4) et la triiodothyronine (T3), qui régulent le métabolisme, la croissance, la température corporelle, la production d’énergie…
Certains médecins utilisent couramment des hormones thyroïdiennes dans la lutte contre le vieillissement. Pour eux, dans ce contexte, une optimisation hormonale peut atténuer certains des effets du vieillissement. Il est vrai qu’il y a une diminution naturelle de la production d’hormones thyroïdiennes avec l’âge, qui peut contribuer à des symptômes liés à l’hypothyroïdie tels que :
- la fatigue,
- la prise de poids plus facile,
- une sécheresse de la peau et des cheveux,
- une sensibilité au froid,
- des troubles du sommeil,
- l’humeur dépressive et la diminution de la fonction cognitive,
- la baisse de la libido…
En fournissant des niveaux adéquats d’hormones thyroïdiennes, il serait possible de revitaliser l’organisme et d’améliorer la qualité de vie des individus vieillissants. C’est certainement vrai mais il faut en mesurer les conséquences, et surtout, il sera difficile d’arrêter le traitement.
Dans le cadre de l’anti-âge, notre point de vue est qu’il faut d’abord essayer de stimuler la production d’hormones, et/ou de traiter les causes de son ralentissement.
Dans tous les cas, l’administration d’hormones thyroïdiennes est un acte médical délicat où l’on doit surveiller attentivement les niveaux hormonaux, et ajuster les doses en conséquence.
Les hormones surrénaliennes en anti-âge
 Le cortisol
Le cortisol
L’utilisation du cortisol en médecine anti-âge est controversée, et les opinions peuvent varier parmi les experts. Certains médecins incluent le rôle du cortisol dans le processus de vieillissement et proposent des approches spécifiques pour en maintenir l’équilibre.
Le cortisol est une hormone stéroïdienne essentielle produite par les glandes surrénales, souvent associée à la réponse au stress. Des niveaux de cortisol déséquilibrés peuvent contribuer à l’accélération du vieillissement. Un cortisol élevé peut aussi avoir des effets délétères sur la santé, conduisant à une variété de problèmes tels que la perte musculaire, la prise de poids, la diminution de la densité osseuse, une glycémie instable, des troubles du sommeil…
Lorsque le niveau de cortisol est insuffisant, les troubles les plus fréquents sont :
- Fatigue chronique,
- Hypotension,
- Perte de poids non intentionnelle,
- Digestion lente, nausées, vomissements,
- Irritabilité et dépression,
- Hypoglycémie : avec faim excessive, confusion, tremblements,
- Difficulté à tolérer tout stress ou contrariété
- Diminution de la libido
- Troubles du sommeil…
Vous y avez bien sûr reconnu les signes liés au stress chronique.
Certains médecins anti-âge, préconisent d’équilibrer le niveau de cortisol, notamment par prise orale s’il paraît trop bas. Il faut dire que les effets sont très rapides et souvent spectaculaires (n’oublions pas qu’il fait partie des substances dopantes). En contrepartie, il y a des effets indésirables potentiellement graves si le dosage est trop fort.
La gestion du stress est aussi un moyen de maintenir des niveaux de cortisol appropriés. Des techniques telles que la méditation, le yoga et la relaxation peuvent jouer un rôle crucial dans la régulation du cortisol.
Quoiqu’il en soit, la régulation du cortisol n’est qu’un aspect de l’approche globale en médecine anti-âge. Ici, notre raisonnement est le même. Dans l’avancée en âge, il est fréquent de constater des baisses hormonales mais avant de prendre ces hormones en déficit, il faut voir d’abord s’il est possible d’en traiter les causes.
La DHEA et la pregnénolone
Qualifiées de précurseurs hormonaux par les uns et de véritables hormones par les autres, ces deux là semblent un peu à part. En effet, elles ne paraissent pas avoir d’effet de rétro-contrôle, c’est à dire que leur prise ne ralentit pas leur production par nos glandes, contrairement au cortisol, testostérone, hormones thyroïdiennes…
Précurseurs des autres hormones stéroïdes que sont notamment testostérone, œstrogènes, cortisol…, elles sont de fait populaires en médecine fonctionnelle et anti-âge.
En plus d’être à l’origine de la chaîne de production des hormones sexuelles, elles ont des domaines d’action spécifiques (ce qui les fait qualifier de vraies hormones par certains).
Pregnénolone :
Appelée la « mère » de toutes les hormones stéroïdes (dont la DHEA) elle a tendance à baisser avec l’âge surtout vers la cinquantaine. Elle est notamment impliquée dans :
- la cognition et la mémoire
- la production d’énergie et la réaction de stress
- la stabilité émotionnelle
- les fonctions hormonales sexuelles globalement
- la régulation des processus d’inflammation (par le cortisol dont elle est à l’origine)…
Vous trouverez plus d’information sur la pregnénolone dans cet article.
DHEA
Précurseur des hormones sexuelles (testostérone et œstrogènes), elle est plus connue pour son intérêt contre certains troubles liés à l’âge; démontré dans certaines études. Ce n’est pas une panacée et elle n’aura d’intérêt qu’en cas de manque avéré. Il faut donc la doser. Elle a tendance à baisser avec l’âge surtout vers la cinquantaine.
Elle est notamment impliquée dans :
- la production d’énergie et le bien-être global en vieillissant,
- la réponse immunitaire,
- des effets bénéfiques sur la peau, la densité osseuse et la masse musculaire,
- la protection contre le stress oxydant…
Vous trouverez plus d’information sur la DHEA dans cet article.
Du fait de leur relative innocuité, ces deux hormones sont plus couramment utilisées en médecine anti-âge. Rappelons que ce ne sont pas des panacées, et qu’elles n’auront d’effet qu’en cas de baisse anormale de leur taux sanguin, dans le cadre d’une approche globale des troubles liés au vieillissement.
La mélatonine en anti-âge
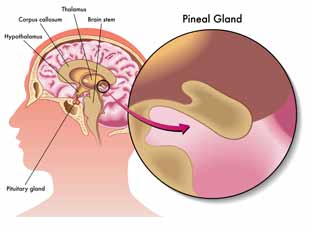 La mélatonine est une hormone produite naturellement par la glande pinéale dans le cerveau. Elle est connue pour ses effets sur la régulation des rythmes circadiens et des cycles veille/sommeil mais elle a d’autres vertus. C’est notamment un antioxydant puissant.
La mélatonine est une hormone produite naturellement par la glande pinéale dans le cerveau. Elle est connue pour ses effets sur la régulation des rythmes circadiens et des cycles veille/sommeil mais elle a d’autres vertus. C’est notamment un antioxydant puissant.
Sa production a tendance à diminuer avec l’avancée en âge, et certains médecins pensent que la mélatonine joue un rôle important dans le processus de vieillissement.
Un production trop faible de mélatonine est caractérisée principalement par :
- des troubles du sommeil, insomnies et altérations des cycles veille/sommeil,
- une fatigue la journée,
- des altérations de l’humeur de type dépression ou anxiété,
- une diminution de la réponse immunitaire,
- des problèmes de concentration et de mémoire,
- le déclin cognitif…
Il est possible de la doser par des analyses biologiques.
En tant qu’antioxydant puissant, la mélatonine peut aussi aider à combattre les dommages causés par les radicaux libres, contribuant ainsi à ralentir le vieillissement cellulaire.
Ainsi, certains médecins l’utilisent quasi systématiquement pour atténuer certains problèmes liés à l’âge comme le mauvais sommeil, ou les troubles cognitifs, et renforcer le système immunitaire des individus plus âgés.
La mélatonine semble en effet importante en anti-âge mais elle n’est pas une panacée non plus, et sa supplémentation doit être adaptée aux besoins spécifiques de chaque personne. L’expérience montre aussi que beaucoup d’individus ont tendance à s’habituer à la prise de mélatonine, et à devoir augmenter les doses à moyen terme, en particulier pour ses effets sur le sommeil. Ceci doit également être pris en compte (voir notre article sur la mélatonine).
Les alternatives à la substitution hormonale
Prendre ou pas un traitement hormonal ?
Rappelons qu’en cas d’apport extérieur d’hormone, la glande qui la fabrique peut réduire d’autant sa fabrication. C’est ce qu’on appelle un « rétro-contrôle« . Dans certains cas (en général les grosses doses au long cours), cela peut conduire les glandes à s’atrophier progressivement (cas de la glande thyroïde, et des surrénales avec la cortisone…). En médecine intégrale anti-âge, on considère qu’il faut préserver au maximum l’activité glandulaire, voire la relancer si c’est possible.
Nous préconisons donc, en première intention, les soins et traitements augmentant la sensibilité des récepteurs cellulaires et tissulaires aux hormones pour obtenir des effets « hormone-like » (comme avec des hormones). Lorsque cela n’est pas possible ou pas suffisamment efficace, il est toujours temps d’employer des hormones de substitution.
Les sensibilisateurs et stimulants hormonaux
Il existe des moyens pour stimuler la production naturelle hormonale de nos glandes, ou bien pour augmenter la sensibilité des tissus et organes cibles des hormones. Il peut s’agir de :
- l’apport de micronutriments concernés, en cas de carences (par exemple : zinc, sélénium, vitamine E, acides aminés…)
- les phytomodulateurs (plantes sensibilisantes ou « hormone-like »),
- l’organothérapie et l’homéopathie,
- l’exercice physique, surtout intermittent de haute intensité,
- les techniques de renforcement par l’hormèse
- la relaxation ou la méditation…
L’avantage est double :
– ne remplaçant pas nos propres hormones, ils ne mettent pas nos glandes au repos et n’entraînent pas leur atrophie. Ils peuvent même stimuler leur production.
– ils présentent peu ou pas d’effets secondaires.
Il nous parait donc logique de réserver les hormones et les THS pour les personnes n’ayant pas eu de résultat suffisant avec ces méthodes sur les troubles entraînés par les carences hormonales liées à l’âge. Les formes bio-identiques réduisent les risques d’effet secondaire, et devraient être les seules utilisées en anti-âge, en surveillant leurs niveaux régulièrement.


Bonjour,
Ménopausée depuis 3 ans ( j’ai 48 ans) et une mère qui a pris le THS pendant 25 ans …. j’aimerais savoir ce qu’il se passe quand on arrête le THS, quels sont les effets ?
Merci pour votre site très très bien, c’est très intéressant, ça me donne de réelles pistes.
Bonjour Mélanie
Lorsqu’on arrête un traitement substitutif hormonal quel qu’il soit, les taux d’hormones baissent, et selon la glande (et les hormones) concernées, des symptômes connus avant le traitement peuvent éventuellement réapparaître. Il peut être intéressant de réduire progressivement les traitements pour cela. Et il faut aussi qu’il y ait une raison pour arrêter le traitement. Merci d’apprécier ce site. Soyez en forme
Bonjour,
Suite à l’arrêt de la DHEA (prise pendant un mois pour tester et d’ailleurs je me sentais bien mieux), je n’ai pas eu de régles depuis deux mois mais avec les douleurs de régles aux dates préposées.
Dois je reprendre de la DHEA?
Merci.
Bonjour Barbara.
Quel est votre âge svp ?
Bonjour Docteur
Pour la même raison qu’Almee : accident ischemique sans problème particulier, (attribué au stress, j’ai un trouble d’anxieté generalisé et des accès de colère, ce n’est ps récent) je n’ai pas pu bénéficier d’un THS , mais ça remonte à presque 10 ans, ce traitement pourrait il encore être utile après tout ce temps ? Merci
Je suppose que vous parlez des hormones sexuelles (oestradiol et progestérone). Cela sera peut-être possible en fonction de votre âge et de vos autres antécédents médicaux mais suite à un accident ischémique il faudra obtenir l’accord de votre cardiologue, et vous faire suivre de près par votre gynécologue. Soyez en forme.
Bonjour peut on associer sans risque un THS avec de la DHEA et la pregnenolone ? Merci
On peut si les taux de dhea et pregnénolone sont trop bas, et en vérifiant que les taux d’oestrogènes et progestérone restent dans les normes par la suite.
Soyez en forme, et faites vous aider par un médecin compétent en la matière.
Bonjour Docteur,
Article très interessant , moi qui suit tout cela de près ..mais quelle frustration et aux conséquences parfois tellement graves du fait du décalage entre tout ce à quoi vous faites reference et disons le clairement le manque de connaisance et / ou même d’intérêt des médecins généralistes ou meme gynécologues… c’est l’age .. et puis pour faire des économies les prises de sang avec les examens se réduisent d plus en plus à peau de chagrin … la thyroïde c’est comparé à ‘l échantillon de toutes les personnes qui viennent faire un dosage.. donc malades.. hormones bio identiques; ils connaissent pas … et pour avoir été victime d’un accident assortie d’un pathologie rare j’ ai pu mesurer le gouffre entre la médecine des provinciaux de ville moyenne et la recherche … et tout cela n’est pas pris en charge , il faut toujours payer et c’est couteux .
Bonjour et merci pour votre appréciation. Oui équilibrer un terrain hormonal n’est pas si simple. Je ne parle pas de donner des hormones pour remplacer le travail d’une glande. Cela demande du temps, des investigations, et une certaine expertise…
Je vous ai répondu en direct pour votre question personnelle.
Bonjour,
Je trouve votre site très bien fait et très pédagogue le hic pour moi c’est que mon médecin généraliste me regarde avec des yeux ronds lorsque je lui parle de médecine anti-âge ! d’ou ma question comment avoir une consultation en présentiel avec un médecin spécialisé ? Je crois savoir que vous ne pouvez pas donner de noms de praticiens ( parisiens) alors comment faire pour trouver » le meilleur » ??
Cordialement.
Bonjour et merci pour vos compliments. Vous posez la question difficile. Il y a en effet peu de médecins qui s’y connaissent réellement en médecine anti-âge (ce qui est différent de la médecine esthétique bien entendu). Le plus souvent ces médecins sont orientés vers la médecine fonctionnelle, la micro-nutrition, les médecines holistiques… Ce sont des médecines qui demandent des consultations longues. Les laboratoires d’analyse en connaissent généralement. Il y a aussi quelques sites internet. Quant à trouver le meilleur c’est encore une autre histoire. Renseignez-vous pour trouver quelqu’un de compétent, à l’écoute et honnête. C’est déjà beaucoup.
En complément de cet article, je citerai plusieurs sources accessibles sur « pubmed » sur la diminution de la fonction rénale du sujet âgé (fibrose,…) concernant le système rénine angiotensine (SRA) vital pour l’organisme car on le retrouve dans les fonctions autonomes du corps (comme la respiration ou les battements cardiaques), l’immunité, la flore microbienne, etc.. Ce système SRA (encore appelé SRAA pour système rénine angiotensine aldostérone) peut s’emballer en fonction d’autres facteurs de risque (que le vieillissement). Certains scientifiques parlent même de bloquer le SRA pour protéger les reins du vieillissement.
Bonjour, peut on en cas de symptomes impactant fortement la qualité de vie prendre un THS cinq ans après un accident ischémique sans cause cardiovasculaire identifiée et un bilan sanguin positif sur ce point ? est ce possible 5 ans egalement après l’arret des regles ? doit on s’adresser à un gynecologue ou un generaliste et est il possible que certains praticiens acceptent ? merci.
Il n’y a aucun inconvénient à débuter un traitement hormonal 5 ans après les dernières règles, le retour de l’estradiol commencera à exercer son effet protecteur.
Mieux vaut avoir recours à l’estradiol percutané, et à la progestérone naturelle.
Par contre, un accident ischémique sans cause identifiée garde une certaine part de mystère. Il faudra obtenir l’accord du cardiologue, sans lequel ni gynécologue et à fortiori ni généraliste ne prescrira un THM.
Bonjour, Beatrice , message du 24/06/2016, au sujet des desagrements liés a la menopause, bouffées de chaleur, vous dites « pour moi les plantes ont tout résolu, +Serelys + manahé », pourriez vous preciser si autres plantes ou seulement ces 2 produits. Avec mes remerciements cordiaux, Nina,
Pour moi les plantes ont tout résolu + Sérélys + manahé ( je n’ai pas droit au THS)
Mon ostéoporose a régréssé et je n’ai presque plus mal….
J’alterne en fonctions de mes ressentis corporels
Bon courage
Bonsoir. En 2013, je consulte un gynéco pour voir la mise en place d’un THS. Je suis à l’époque presque en ménopause avec toute la panoplie des symptômes (bouffées de chaleur, douleurs articulaires importantes surtout aux doigts, sommeil difficile, moral fluctuant, maux de tête…). Un essai avec Lutenyl 5mg et oestrodose 0;06% en gel que je n’ai pas supporté, effets secondaires : ovaires très douloureux, insomnie dès le début, migraines, mal être général et crises de larmes et accentuation des symptômes de la ménopause. Il me dit de tout arrêter. En février 2016 je demande une ostéodensitométrie, non remboursée par la SECU. Il s’avère pourtant que j’ai une ostéoporose avérée au niveau de la colonne vertébrale : Tscore – 2,6 % ! Le médecin me dit que le seul moyen pour stabiliser cette ostéoporose anormale pour mon âge (54 ans) et pourtant sportive, serait de reprendre un THS. Je suis ménopausée car cela fait 4 ans que je n’ai pas de règles.
J’ai pris de la DHEA 50 mg durant 2 ans, je me sentais bien mieux. Depuis que je l’ai arrêtée fin 2015, tous les symptômes reviennent. Le médecin me dit que la DHEA ne fera rien du tout contre l’ostéoporose et refuse de me prescrire un dosage sanguin de S-Dhea. Le problème est que je ne semble supporter aucun THS. Je ne supportais déjà pas la pilule. Que conseillez-vous dans ce cas de figure svp ?
Un grand merci pour votre aide.
Bonjour
Pour l’ostéoporose, le terrain hormonal n’est pas seul en cause. Il faut :
– avoir une activité physique régulière
– avoir de bon apports en certains nutriments, en particulier : calcium (bien sûr mais il est rare d’en manquer en mangeant normalement), magnésium, vitamine D, silicium. Sachez aussi qu’une alimentation trop riche en graines, noix diverses et céréales peut favoriser la déminéralisation (en partie à cause de leur acide phytique qui empêche l’assimilation de certains minéraux)
Si la DHEA vous fait du bien et que vous ne supportez pas le THS, pourquoi ne pas continuer ? A condition d’être surveillée régulièrement et de doser de temps en temps votre DHEA sanguine, il n’y a pas de problème.
Pour remarque : lutényl n’est pas une hormone bio-identique; à la place ce serait la progestérone, p.ex. utrogestan°, estima°, etc… que vous auriez peut-être mieux supportée.